Artículo sobre la Rehabilitación neurológica tras un Ictus
Hola lectores de Tratamientoictus.com. Hoy voy a compartir el inicio de un artículo que me ha parecido muy interesante sobre la neurorrehabilitación
tras un ICTUS.

Author links open overlay panelM.Murie-FernándezabP.IrimiabE.Martínez-VilabM.John MeyercR.Teasella
Neurología. 2010;25(3):189-196
«La enfermedad cerebrovascular o ictus es uno de los motivos más frecuentes de asistencia neurológica urgente, representa una de las primeras causas de muerte e invalidez en los adultos y supone un enorme coste tanto humano como económico. Un reciente estudio prospectivo ha establecido que la incidencia bruta de ictus en la población mayor de 18 años es de 174 casos/100.000 habitantes y año1, y se incrementa de forma progresiva con la edad2–6. Las tasas de prevalencia ajustadas por edad son del 7,3% para los varones, del 5,6% para las mujeres y del 6,4% al considerar ambos sexos6. El ictus representa en España la segunda causa de muerte tras la cardiopatía isquémica y es la primera causa de muerte por entidades específicas en la mujer7.
Según la Organización Mundial de la Salud (OMS), el ictus representa la primera causa de discapacidad física en las personas adultas y la segunda de demencia8. En la Encuesta sobre Discapacidades, Deficiencias y Estado de Salud (INE 1999)9, se observó que en el 13% de las personas con dependencia, ésta está causada por la enfermedad cerebrovascular, y de aquéllas, un tercio presentaba un grado de dependencia moderada; el 50%, dependencia grave, y el 16%, dependencia absoluta.
Por otra parte, se estima que el ictus consume el 3-4% del gasto sanitario en los países desarrollados, y que más del 70% de los costes sanitarios directos durante el primer año se producen durante la hospitalización10–12. Teniendo en cuenta el progresivo envejecimiento de la población y que las tres cuartas partes de los ictus afectan a pacientes mayores de 65 años, es previsible un incremento de su incidencia en los próximos años8.
Los avances en el tratamiento del ictus tienen como ejes fundamentales la atención neurológica precoz, el ingreso en las unidades de ictus, la aplicación del tratamiento fibrinolítico en el infarto cerebral y el tratamiento rehabilitador13. De todos ellos, el tratamiento rehabilitador tiene una ventana terapéutica más amplia, se puede aplicar tanto en ictus isquémicos como hemorrágicos, mejora el pronóstico funcional incluso varios meses después de producido el ictus y reduce los costes asociados a la enfermedad.
Rehabilitación en el ictus
La rehabilitación es un proceso limitado en el tiempo, cuyo objetivo es prevenir complicaciones y reducir el déficit neurológico a fin de conseguir la máxima capacidad funcional posible para facilitar la autonomía personal y la reintegración familiar y sociolaboral. La rehabilitación ha de iniciarse de forma precoz y coordinada y mantenerse durante las diferentes fases de la atención sanitaria14.
Tras la fase aguda, la neurorrehabilitación representa la única oportunidad de mejora para los pacientes que presentan una discapacidad residual tras el ictus y, a diferencia de la fibrinólisis, se estima que podría aplicarse aproximadamente al 40% de todos los ictus (isquémicos y hemorrágicos)15. La neurorrehabilitación se ha definido como el conjunto de métodos que tiene por finalidad recuperar las funciones neurológicas perdidas o disminuidas como consecuencia de un daño cerebral o medular. En los pacientes que han sufrido un ictus, los métodos empleados en la neurorrehabilitación aprovechan la plasticidad cerebral para mejorar o normalizar los déficit neurológicos y funcionales.
En los últimos años la neurorrehabilitación ha emergido como una subespecialidad con un potencial de desarrollo extraordinario, importantes aplicaciones clínicas y prometedoras vías de investigación, en la que el neurólogo debe involucrarse16. El neurólogo, por sus conocimientos en neuroanatomía, fisiopatología, neurofarmacología y los procesos de plasticidad cerebral, está en una posición ideal para participar activamente en la neurorrehabilitación y colaborar en el desarrollo de técnicas nuevas y más efectivas para mejorar el control motor y las habilidades cognitivas tras el ictus. De hecho, ya existen en algunos países programas de formación en neurorrehabilitación a los que acceden los neurólogos con especial interés en esta área. De la misma forma que la especialización del neurólogo en técnicas endovasculares le permite participar de forma activa en aspectos muy concretos del tratamiento del paciente que ha sufrido un ictus, la formación en neurorrehabilitación le posibilitará intervenir también de forma activa en los procesos de la recuperación funcional.
Los pacientes con discapacidad por ictus han de tener acceso a un equipo multidisciplinario de rehabilitación que aborde la disfunción neurológica en conjunto, tratando de mejorar todas las áreas afectas. Este equipo puede estar integrado por médicos dedicados a la neurorrehabilitación, fisioterapeutas, terapeutas ocupacionales, logopedas, neuropsicólogos, ortopedas, personal de enfermería y trabajadores sociales.
Es esencial estimar los objetivos funcionales para cada paciente y programar las intervenciones adecuadas de tratamiento que sean relevantes y eficaces en coherencia con dichos objetivos14,17. El proceso de recuperación ha de reevaluarse periódicamente y, si es preciso, reajustarlo a la situación actual.
Fases y ámbitos de asistencia en la rehabilitación de personas con ictus
- 1.
-
Fase de hospitalización en fase aguda. La rehabilitación debe iniciarse de forma precoz e integrada en una asistencia organizada como la unidad de ictus. En la fase aguda, se ha de planificar la derivación más adecuada para cada paciente de cara al alta hospitalaria: servicios específicos de rehabilitación hospitalaria, servicios de rehabilitación ambulatoria, atención a domicilio y centros de media o larga estancia. Una vez que el paciente está médicamente estable, debe iniciarse el plan de rehabilitación multidisciplinaria y por objetivos14,18.
- 2.
-
Ámbitos de rehabilitación en fase subaguda18,19. En esta fase, dependiendo de la situación clínica y/o social del paciente, el proceso de rehabilitación puede llevarse a cabo de las siguientes maneras:
- –
-
Rehabilitación hospitalaria. Para individuos con discapacidad moderada o grave en dos o más áreas funcionales, que precisan cuidados de enfermería y que tienen unas condiciones médicas y cognitivas que les permiten participar en terapias de alta intensidad con el objetivo de superar la discapacidad y retornar a su medio habitual.
- –
-
Rehabilitación ambulatoria. Pacientes sin déficit cognitivos importantes, con discapacidades leves o moderadas en una o dos áreas funcionales, con adecuado apoyo sociofamiliar y posibilidad de desplazamiento al servicio de rehabilitación.
- –
-
Atención domiciliaria. Indicada para individuos con discapacidad moderada-grave y apoyo sociofamiliar suficiente para poder estar en casa, con dificultades de desplazamiento al servicio de rehabilitación.
- –
-
Centro o residencia de media o larga estancia. Individuos en situación de discapacidad en actividades básicas, incapaces de tolerar tratamientos intensos y sin apoyo sociofamiliar suficiente como para prever el regreso al domicilio a medio plazo.»
Más
Por Pedro Rivas Chéliz
31 May, 2017
Estudios, Noticias, Prevencion
acv, anticoagulante, articulo, derrame, estudio, ictus, isquemico, sevilla, trombo
Hola lectores de Tratamientoictus.com. Hoy compartimos una noticia sobre los investigadores del Hospital de Osuna, en Sevilla que han impulsado 7 proyectos de investigación. Uno de ellos estudia el efecto anticoagulante en la prevención del Ictus isquémico.
Como podemos leer en andaluciacentro.com: «En la actualidad, el Hospital comarcal está desarrollando alrededor de siete proyectos: sobre diabetes tipo 2, educación para la prevención y detección precoz del VIH en atención primaria; un estudio sobre los resultados de tratamientos con plasma rico en plaquetas comparándolo con otra terapia; otro estudio de pacientes con EPOC; un trabajo en ginecología que evalúa los motivos de elección del DIU hormonal como método anticonceptivo entre jóvenes de 18 y 29 años; un ensayo sobre anticoagulación y otra investigación en salud mental para probar un tratamiento para reducir el consumo de alcohol entre pacientes con trastorno bipolar.
La unidad de investigación y el comité están trabajando con el objetivo de iniciar cada año entre cinco y seis investigaciones.
Entre los siete proyectos en marcha, figura el ‘Alameda’ que se lleva a cabo en la provincia de Sevilla. Es un estudio sobre la respuesta a tratamientos de pacientes anticoagulados y con el objetivo de prevenir o evitar que se desencadene un ictus isquémico. En la comarca se están estudiando alrededor de 150 usuarios y se espera que a final de este año se realizacen los primeros análisis.
La lucha para los gestores sanitarios y los investigadores es conseguir financiación. A pesar de los límites en la administración pública y la escasa tradición en cuanto a la implicación del ámbito privado, los profesionales confían en que con un buen proyecto, útil y que dé una rentabilidad social, es posible llegar a esos recursos.»
Esperamos los resultados con ganas de conocer el fruto del estudio.
Más
Por Pedro Rivas Chéliz
04 Feb, 2016
Estudios, Noticias
articulo, ceadac, elpais, estadistica, ictus, incidencia, la paz, noticia, rehabilitacion, stroke, tratamiento
Hoy rescatamos un buen artículo de elpais.com sobre el Ictus de hace un año:
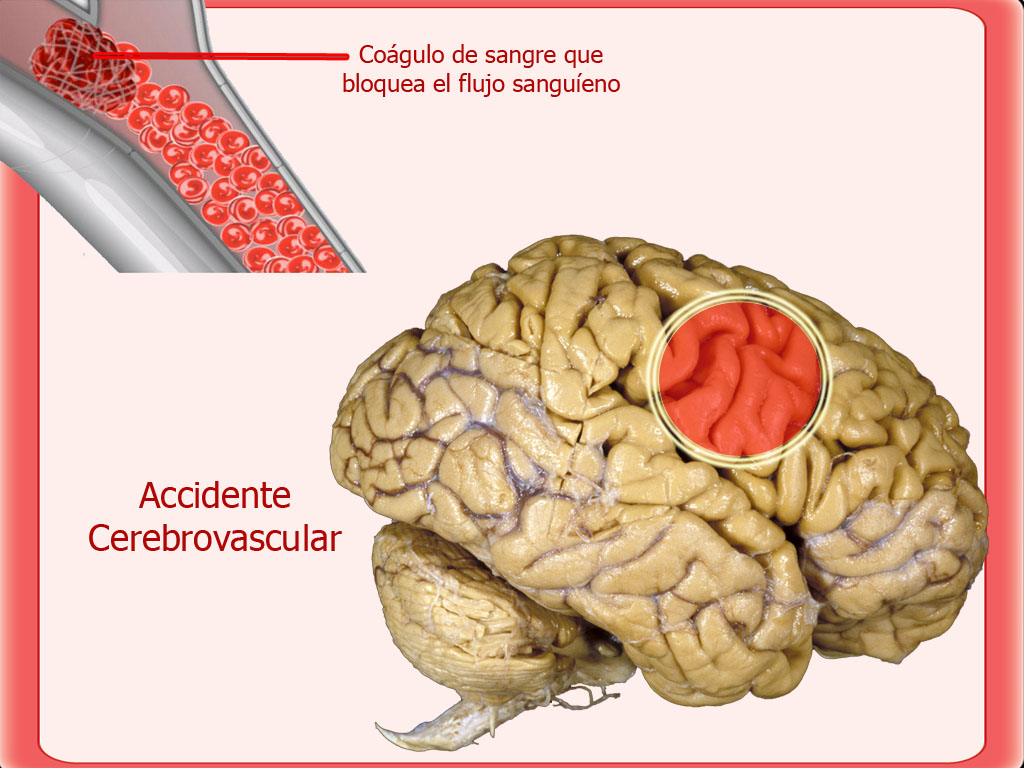
«Un minúsculo coágulo de sangre es capaz de desencadenar una tragedia en el cerebro. Una mitad del cuerpo siente que se le va la fuerza; los ojos solo son capaces de ver una parte de lo que tienen delante o ven doble; hablar o entender lo que el otro dice se convierte en algo imposible, frustrante; el cuerpo pierde el equilibrio, se descoordina y tiene dificultad para poner en orden acciones que antes eran automáticas, como hacer la cama. Son algunas de las secuelas del ictus, que se produce en la gran mayoría de los casos cuando una obstrucción en las arterias impide que la sangre fluya en el cerebro. La falta de oxígeno puede llegar a matar a las neuronas afectadas. Los accidentes cerebrovasculares son una de las principales causas de mortalidad en España y uno de los primeros factores de discapacidad: el 40% de los supervivientes se enfrentan a secuelas, de mayor o menor gravedad, que cambian la vida de muchos de ellos. Tienen un largo y duro camino por delante para reentrenar el cerebro.
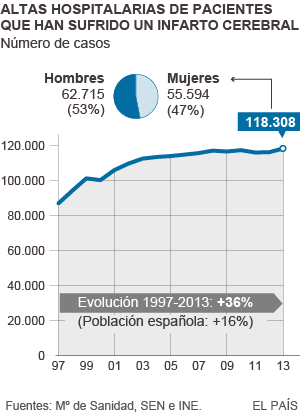
La incidencia de esta enfermedad va en aumento en España (y en todo el mundo), en paralelo al envejecimiento de la población y a unos hábitos de vida manifiestamente mejorables, según constata laSociedad Española de Neurología. Los datos para analizar la evolución son aún limitados. Lo que sí se sabe es que hubo casi 120.000 altas hospitalarias de pacientes que habían sufrido un ictus en 2013, un 36% más que 15 años antes, según el Instituto Nacional de Estadística. Los médicos aseguran que la mejora del diagnóstico y el tratamiento se ha traducido en una reducción de la mortalidad, que ahora afecta al 30% de los casos.
“Diagnosticamos más y mejor; hace 20 años esta enfermedad permanecía oculta”, opina Exuperio Díez Tejedor, jefe del servicio de neurología del hospital Universitario La Paz en Madrid. Los ciudadanos disponen en la actualidad de más información sobre los síntomas y los pasos a dar en caso de accidente cerebrovascular, también conocido como infarto cerebral, hemorrágico, trombosis, embolia y apoplejía, aunque no todos son exactamente lo mismo. Lo que más ha marcado la estrategia en relación con el ictus es el descubrimiento a final del siglo pasado de que, contrariamente a lo que se creía, las neuronas dañadas son capaces de recuperarse de una lesión e incluso las sanas pueden asumir funciones de otras que han muerto. “Se pensaba que no había nada que hacer; hoy sabemos que el cerebro es altamente regenerable, sobre todo si se actúa rápido”, dice.
En ese duro proceso de recuperación está Javier Herreros, de 52 años, funcionario del Ministerio del Interior, ahora de baja, que desde que sufrió un ictus en julio de 2014 tiene dificultades para andar. “La silla de ruedas es el signo más evidente de lo que le ha sucedido, pero hay mucho más detrás”, apunta Inmaculada Gómez Pastor, directora gerente del Centro Estatal de Atención al Daño Cerebral (Ceadac), situado en Madrid. Se trata de uno de los centros a los que se puede acudir en España en busca de rehabilitación. Javier, casado y con una hija de 15 años, entró hace tres meses. Tiene movilidad reducida en un brazo. No puede prepararse un café. “En el habla he mejorado mucho”, cuenta de forma pausada. “Todo ha cambiado, no me queda más remedio que asumirlo”, confiesa. “Está a punto de dejar la silla de ruedas”, destaca Susana Pajares, médico rehabilitador. Toda una noticia para alguien que vive en un segundo sin ascensor. “Cuando sufrió el ictus descubrió que tenía hipertensión y el colesterol alto”, dice.
En España, hay 55 unidades hospitalarias especializadas; una veintena de provincias no tiene ninguna
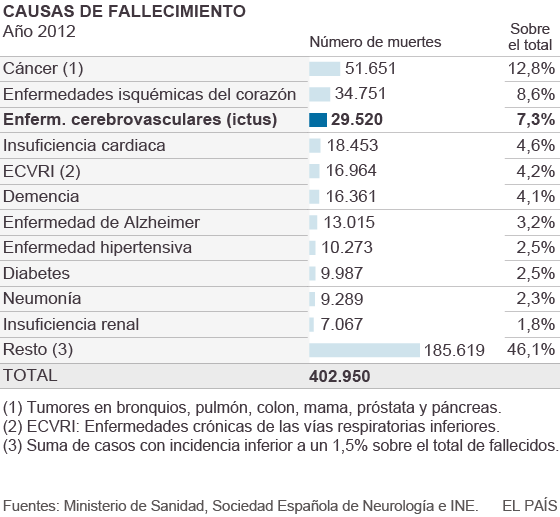
El colesterol alto, la hipertensión, la diabetes, las cardiopatías (arritmias), el tabaquismo, el alcohol, el sedentarismo y la obesidad son factores típicos de riesgo de las enfermedades vasculares. A veces la víctima es el corazón, a veces el cerebro. En el caso de los hombres, la primera causa de mortalidad es el ataque cardiaco, seguido del cerebral. En el caso de las mujeres, el ictus está en el primer puesto. En ambos casos se trata de causas individuales. Si se suman todas las muertes debidas a diferentes tumores, el cáncer va en cabeza.
El envejecimiento de la población es un factor clave. “El ictus no es una enfermedad solo de ancianos, aunque es evidente que afecta sobre todo a los más mayores”, afirma Díez Tejedor. También afecta a gente más joven. La Sociedad Española de Neurología estima que un 10% tienen menos de 50 años. Pese a que nunca ha habido tanta información disponible para llevar una vida sana, los factores de riesgo siguen al alza. “Existe una tendencia a la negación de la enfermedad. Por ejemplo, cuando preguntamos a nuestros pacientes por qué creen que han sufrido un ictus, muchos lo achacan a los nervios, al estrés, a un susto, a la mala suerte; y no a que coman mal, fumen, beban y no hagan ejercicio. Lo más curioso es que después de pasar por un taller informativo que organizamos sobre el ictus, muchos siguen contestando lo mismo. La prevención de la enfermedad vascular debería empezar en la infancia”, relata el doctor en su despacho en la planta de neurología de La Paz.
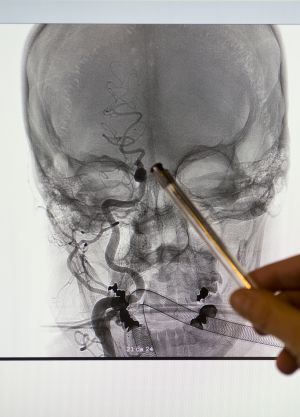
La unidad de ictus del hospital es pionera. Ahora cumple 20 años. En ella, profesionales de la sanidad especializados en infarto cerebral trabajan para que el diagnóstico y el tratamiento se consigan en el menor tiempo posible. La supervivencia y el alcance del daño que sufra el paciente dependerán en gran parte de la rapidez con la que sea atendido. “Cuanto antes se libere la obstrucción y se restaure el flujo sanguíneo, mejor será la expectativa de recuperación”, dice la responsable de esta unidad, Blanca Fuentes, mientras señala en la pantalla del ordenador la imagen de un trombo alojado en la arteria de un enfermo.
“Las primeras horas son cruciales. En esa unidad controlamos al paciente para intentar que reciba el tratamiento sin sufrir complicaciones, como infecciones, alteraciones de la tensión, entre otras”, explica la neuróloga. Otro paso importante es aplicar el tratamiento sin esperar mucho. En las cuatro o cinco horas después del inicio de los síntomas, en el caso de un ictus isquémico (son el 80%; el resto son hemorrágicos), la primera opción es la trombólisis intravenosa, que permite llegar a la obstrucción cerebral a través de la sangre. Si no funciona, la alternativa puede ser un cateterismo: desde la carótida, en el cuello, se introduce un cable hasta el trombo y se extrae con una especie de pinza.
El éxito de las unidades de ictus llevó a las comunidades autónomas a suscribir en 2008 una estrategia nacional contra el infarto cerebral. El objetivo era disponer de al menos una plaza especializada por cada 100.000 habitantes (incluida una cama, con un neurólogo presente las 24 horas, enfermeros entrenados y monitorización). Sin embargo, este plan lleva cuatro años de retraso. Una veintena de provincias no cuentan con una unidad de ictus, según la Sociedad Española de Neurología, lo que hace disminuir la calidad de la atención médica que reciben sus habitantes. En la actualidad hay 55 unidades de ictus, casi todas concentradas en Madrid y Barcelona, un dato que mejora sustancialmente lo que había hace unos años, pero que está todavía lejos de lo previsto. Solo Navarra y Cantabria cumplen el objetivo de una cama por cada 100.000 habitantes.
“Los planes promovidos desde la Administración suponen un impulso, aunque muchas cosas las hemos conseguido por iniciativa de los propios hospitales, organizándonos entre nosotros”, añade Díez Tejedor. “Todo está parado; confiamos en que el plan se reactive a lo largo del año”, explica Carmen Aleix, presidenta de laFederación Española de Ictus, que agrupa a asociaciones de pacientes y familiares. Aleix no es la única que considera que invertir en prevención y en estas unidades supone al final un ahorro para las arcas públicas: “El coste social del ictus se estima en 6.000 millones de euros al año, el equivalente al 5% del gasto sanitario”.
Una de las últimas novedades ha sido la aplicación de la telemedicina. La unidad de La Paz, por ejemplo, está conectada con otros centros de la comunidad que no disponen de este servicio a través de videoconferencia. Si a esos centros llega un enfermo sospechoso de sufrir un ictus, se le pone en contacto con un neurólogo del hospital, que le explora, consulta las pruebas que le hayan hecho y decide, en ese mismo momento y si es posible aplicarlo, qué tratamiento es el mejor, antes incluso de que sea trasladado en ambulancia.
La mejora de las pruebas diagnósticas —escáneres y resonancias sobre todo— ha facilitado la identificación del daño cerebral. Además, ingenieros, informáticos y neuropsicólogos están trabajando en el desarrollo de nuevas tecnologías que ayuden a mejorar el día a día de las personas con secuelas importantes. Los expertos en rehabilitación del Ceadac han puesto en marcha varias iniciativas. Un sistema de focos luminosos que apuntan al suelo ayuda a aprender, de nuevo, un patrón normal de marcha. “Hay una aplicación móvil que permite comunicarse a las personas que tienen dificultades para escribir o hablar; si necesitan ayuda, marcan con un solo dedo una imagen de un señor preocupado y el receptor recibe el mensaje escrito de ‘necesito ayuda”, explica la directora del centro. Colaboran con la Fundación Vodafone a fin de desarrollar un sistema de comunicación móvil para personas con dificultades. Mientras, un mecanismo de estimulación eléctrica ayuda a los afectados a reconectar con sus músculos.
Situado en el norte de Madrid, el Ceadac está abierto a ciudadanos de toda España. Depende del Ministerio de Sanidad y fue creado hace 12 años como centro de referencia para la rehabilitación de personas con traumatismo craneoencefálico, con una edad tope de 55 años. La estancia media oscila entre seis y ocho meses. Sin embargo, la mayoría de los 250 usuarios que pasan cada año por el centro se están recuperando de un ictus. “Salvamos vidas que antes no salvábamos y ahora sabemos que el cerebro es plástico y podemos rehabilitarlo”, cuenta su directora. “La gente que tenemos aquí es muy joven y tiene toda la vida por delante; hemos de intentar que la vivan lo mejor posible”, asegura. El Ceadac es una de las opciones para los que necesitan rehabilitación. Otras alternativas son los servicios de fisioterapia de los propios hospitales y sus centros especializados de área, los hospitales de media estancia y los centros privados.
Para las familias, la recuperación del paciente es determinante. El coste para alguien que necesite ayuda a diario —no hay datos sobre qué porcentaje son— se calcula en unos 25.000 euros al año de media. “Los grandes discapacitados no podrán volver a trabajar; requerirán el apoyo de un cuidador o alguien de la familia que quizá tenga que dejar el trabajo; si van en silla de ruedas, deberán adaptar la vivienda”, relata Carmen Aleix, que añade que los recortes presupuestarios en rehabilitación y dependencia por la crisis han empeorado la situación.»
Más




 Más
Más