Escala funcional de deglución de Fujishima o FILS
Hola lectores de Tratamientoictus.com. Hoy vamos a hablar de la Escala funcional de deglución de Fujishima o FILS
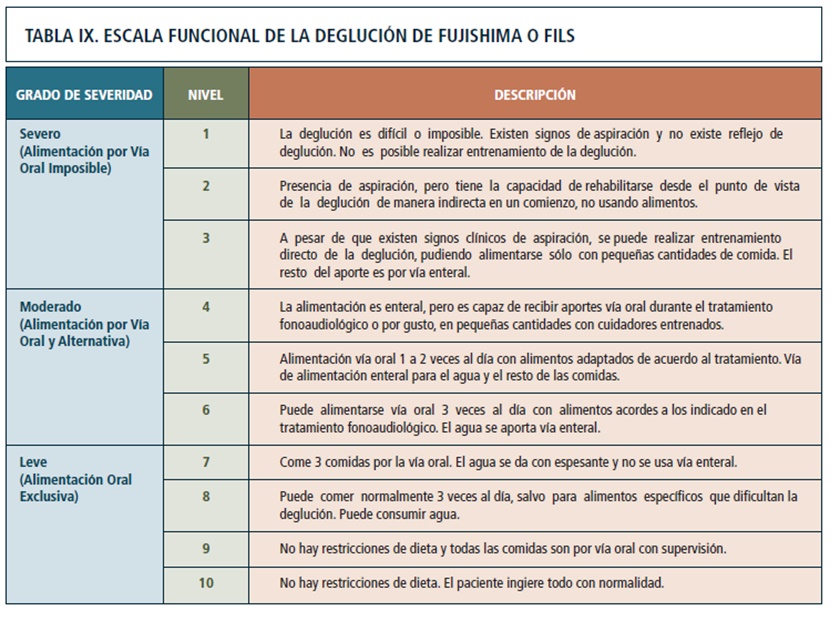
Siguiendo el artículo de la revista médica clínica Las Condes: Dr. José Luis Bacco R. (1), Fanny Araya C. (2), Esteban Flores G. (3), Natalia Peña J. (4) TRASTORNOS DE LA ALIMENTACIÓN Y DEGLUCIÓN EN NIÑOS Y JÓVENES
PORTADORES DE PARÁLISIS CEREBRAL:
ABORDAJE MULTIDISCIPLINARIO
Feeding and Swallowing Disorders in Children and Young People with
Cerebral Palsy: Multidisciplinary Approach [REV. MED. CLIN. CONDES – 2014; 25(2) 330-342]
«El examen clínico de la alimentación y deglución apunta a los siguientes
aspectos:
1. Función oromotora: Análisis de la movilidad de los músculos orofaciales,
el tono de éstos, las praxias bucolinguales, la presencia de sialorrea
y los reflejos de protección (nauseoso y tusígeno).
2. Desarrollo de las fases deglutorias: Evaluación de velocidad, coordinación
y sincronía de cada fase, pruebas con diferentes texturas y auscultación
cervical.
3. Proceso de alimentación: Análisis del ambiente de las comidas y de
cómo el alimentador entrega el alimento al niño o, si es el caso, de cómo
éste se autoalimenta.»




Más
Por Pedro Rivas Chéliz
07 Feb, 2017
Escalas
cerebral, coma glasgow, conciencia, daño cerebral, derrame, escala, fisioterapia, glasgow, ictus, rehabilitacion, rehabilitacion neurologica, scale, tce, traumatismo
Escala de coma de Glasgow
Hoy en Tratamientoictus.com vamos a hablar de otra escala. Se trata de la escala de coma de Glasgow.
Como detallan en la web madrid.org:
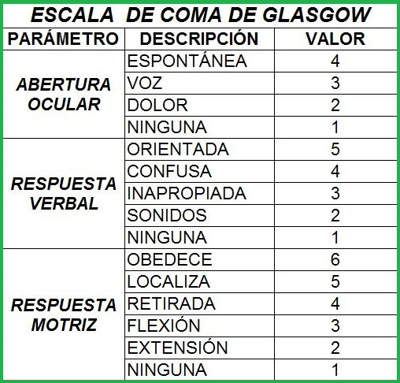
1.- OBJETIVO Proporcionar los conocimientos necesarios para valorar el nivel de conciencia del paciente. Se usa especialmente en traumatismo craneoencefálico.
2.- DEFINICIÓN La escala de coma de Glasgow es una valoración del nivel de conciencia consistente en la evaluación de tres criterios de observación clínica: la respuesta ocular, la respuesta verbal y la respuesta motora. Cada uno de estos criterios se evalúa mediante una subescala. Cada respuesta se puntúa con un número, siendo cada una de las subescalas evaluadas independientemente.
En esta escala el estado de conciencia se determina sumando los números que corresponden a las respuestas del paciente en cada subescala.
Podéis leer en el estupendo artículo Enferm Univ. 2014;11:24-35 – DOI: 10.1016/S1665-7063(14)72661-2
Escala de coma de Glasgow: origen, análisis y uso apropiado Glasgow Coma Scale: Origin, analysis, and appropriate use J.E. Muñana-Rodrígueza, A. Ramírez-Elías
Más
Por Pedro Rivas Chéliz
05 Feb, 2017
Estudios, Neurorrehabilitacion, Noticias, Prevencion, Rehabilitación
domicilio, en casa, escala, espasticidad, fisio, fisioterapia, madrid, metayer, modificada, scale, tardieu
Buenos día lectores de Tratamientoictus.com
Hoy vamos hablar de otra escala de espasticidad. Esta vez se trata de la escala de Tardieu, continuada por M. Le Metayer.

Como nos explican en la web es.scale por el Dr. Jean-Michel GRACIES:
«La escala de Tardieu es una escala genérica clínica, cuyo objetivo consiste en evaluar la componente del síntoma de espasticidad en el seno de una limitación de amplitud articular en pacientes víctimas de una lesión del sistema nervioso central con paresia espástica.
La escala de Tardieu se desarrolló a partir del método de examen clínico desarrollado por Guy Tardieu durante los años 1950-60 [1,2,3]. La idea principal e innovadora de este método clínico es la medición del ángulo del resalto, que caracteriza a cada músculo espástico en un momento dado cuando lo estiramos suficientemente rápido.
El primer esfuerzo de transformar el método clínico de Tardieu en una escala clínica y accesible fue llevado a cabo por Held y Pierrot-Deseilligny [4], que desarrollaron una escala en la que cada músculo se evalúa en 2 posiciones, a 3 velocidades, en ángulo de resalto y en grado de respuesta muscular, es decir, una evaluación con 12 cifras por músculo.
Posteriormente, Gracies desarrolló la escala que denominó Escala de Tardieu [5,6,7], en la que cada músculo se evalúa mediante dos cifras: una es el ángulo de espasticidad, que corresponde a la diferencia entre su longitud obtenida a velocidad lenta (V1) y el ángulo de resalto obtenido a velocidad rápida (V3), la otra es el grado de espasticidad que representa una escala ordinal de 0 a 4 que describe el tipo de reacción muscular (con o sin clonus, inagotable o no).
Se trata de una escala simple, fácil de usar, que evalúa realmente la espasticidad según su definición y no el tono muscular (Ashworth) ya que integra la noción de velocidad como parámetro que participa en la evaluación [8].
En un primer momento, conviene determinar el ángulo de movilización articular máximo que se obtienen a la velocidad más lenta posible (para liberarse en la medida de lo posible del reflejo de estiramiento, velocidad V1). En un segundo momento, movilizamos la articulación a la velocidad más rápida posible para el examinador y anotamos el ángulo en el que aparece, si acaso se produce (velocidad V3). El ángulo de espasticidad es la diferencia entre el ángulo a V1 y el ángulo a V3. La intensidad de la respuesta se indica en una escala de 0 a 4.
ATENCIÓN:
1) La escala conserva la posición de referencia de Tardieu, donde 0° es la amplitud articular en la que el músculo es más corto. Por ejemplo, para el tobillo, 90° para la evaluación de Tardieu corresponde a 0° de la tibio-talar en posición anatómica; 110° en la evaluación de Tardieu corresponde a 20° de flexión dorsal según las referencias anatómicas.
2) También se han realizado pruebas con una versión preliminar de la escala, en la que no aparece el ángulo de espasticidad e impropiamente denominada Modified Tardieu Scale »
Si busca un equipo en Madrid para la neurorrehabilitación a domicilio de su familiar contacte en el 654520362 con el Coordinador del equipo multidisciplinar (logopedia, fisioterapia, terapia ocupacional y psicología) de www.tratamientoictus.com.
Más







